泌尿器科
泌尿器科では、腎臓・尿管・膀胱・前立腺・男性生殖器・尿道に生じる疾患についての診療を行っています。
当院を受診される患者様で多い疾患としましては、尿路感染症(膀胱炎・腎盂腎炎・前立腺炎・尿道炎など)・尿路結石(腎結石・尿管結石・膀胱結石)・排尿障害(前立腺肥大症・過活動膀胱・頻尿ほか)などがあります。
また、健康診断や人間ドックで尿潜血(血尿)などの異常を指摘された患者様も多く受診されます。
中でも尿路結石に対する診療に関しましては、2005年に現泌尿器科部長の新井医師が着任して以降、ESWL(体外衝撃波結石破砕術)治療の専門病院として広く知られるようになり、年間治療件数は県内最多で、治療成績は国内外でもトップレベルを誇っています。
加えて、治療のみならず再発予防についてのアドバイスや定期検査にも力を入れて行っております。
泌尿器科を受診される症状の例
- 尿が我慢できない。尿が漏れる。
- 尿の回数が多い。夜、排尿のために何度も起こされる。
- 尿の勢いが悪い。尿が出にくい。尿が出ない。残尿感がある。
- 血尿が出る。健診で尿潜血を指摘された。
- 尿が濁る。尿臭が強い。
- 排尿時に痛みがある。尿道から膿が出る。
- 片側の腰痛がある。脇腹が痛む。(→尿管結石の可能性あり)
- 勃起しない。勃起が持続しない。
外来診療日
泌尿器科では基本的に週2回(火・木)の午前・午後に外来診療を行っておりますが、再診(予約あり)の方に限り、お仕事などの都合に合わせ他の曜日での対応も検討させて頂いております。
初めて受診される方へ
初診の方は、予約制となっておりません。 (尿路結石の治療目的で、事前に他院を通して予約されている方は例外。) 受付時間は、午前は10時半まで、午後は16時までとなっておりますが、予約(再来)の患者様が優先となり、また検査内容によっては長時間を要すため、午前・午後いずれも早い時間帯での来院をお願い致します。
健康診断や人間ドックでの異常で来院される方へ
出来ましたら、健康診断や人間ドックの結果報告書をご持参下さい。
他院から尿路結石の治療目的で紹介受診される患者様へ
治療目的で受診されます場合、通常より診察・説明に時間がかかるため、出来る限り一般の患者様とは診察日時を分けてご案内いたしております。 また、出来る限り早期に治療を受けて頂けるよう、日頃より多くの患者様をご紹介頂いている病院様へは、事前に予約を取って頂く旨お願いしておりますが、万が一事前予約されていない患者様は、お電話にてその旨ご連絡頂けますと幸いです。 (当院より紹介元病院に連絡し紹介状を取り寄せた上で診察予約をお取りします。)
尿路結石とは
腎・尿管・膀胱・尿道結石の総称です。 生活習慣病の一種とも言われ、運動不足や肥満、食生活の欧米化などが原因となり、男性では7名に、女性では10名に1人が経験するといわれるほど多い病気です。 激痛を生じることもありますが、無症状のまま腎臓に重大な障害を生じてしまったり、健康診断で偶然見つかることも少なくありません。
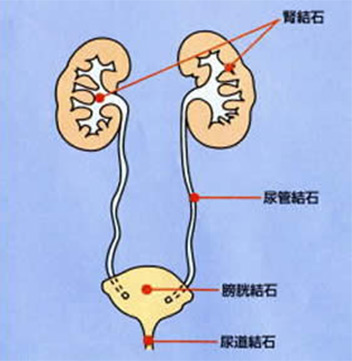
尿路結石による痛み
尿路結石は激痛を生じる疾患として広く知られていますが、実は、痛みの無いまま腎臓に非常に重大な障害を引き起こすこともある大変怖い疾患でもあります。
尿路結石による痛みは、通常、結石が尿管に詰まり、尿の流れを妨げた時に腎臓が腫れて(尿が貯まり膨らんで)生じます。しかしながら、腎臓が腫れた状態が数日間続くと(変化が無いと)、身体がその状態に慣れてしまい、痛みを感じなくなってしまうことが多々あります。その状態を「治った」と勘違いしてしまい放置されてしまう患者様は、決して少なくありません。
心当たりのある方は一度受診されてみては如何でしょうか?
尿路結石症の方・過去に尿路結石と診断された方へ
当院には、現在尿路結石を有しておられる患者様が年間約600名来院され、その他、過去に尿路結石と診断された方も数多く定期検査(再発確認)目的で来院されます。
尿路結石と診断されたことのある方の中には、「痛い時だけ救急を受診すれば良い」「石が出たから問題解決した」と思っておられる方も少なくないと思います。
「他院では『症状があれば来院して下さい』と説明された」と話される患者様も少なくありません。
しかしながら、実はそういった患者様の中には、尿管に結石が残ったまま長期間放置されてしまい、数年後たまたま受けたエコー検査などの際に、腎臓機能が低下し元に戻らなくなった状態で見つかる患者様がおられ、当院でも時々遭遇します。
そうなりますと、治療が大掛かりになるだけでなく、治療不可能となる場合もあり、将来もし反対側の腎臓まで悪くなってしまった場合、透析が必要になるなど取り返しのつかない事態となってしまいます。
そういった事態を避けるためにも、当院では、尿路結石を有しておられる患者様のみならず、尿路結石を経験された患者様には、最低でも年1回の定期検査をお勧めし、診察後には状態に応じて、必ず次回(3か月~1年後)の予約をお取りするようにしています。
尿路結石の治療方法
尿路結石の治療方法には、以下の方法があります。
1薬で自然排石を待つ治療法
発症からの期間が短く、結石が小さくい場合などには、自然排石が期待出来る場合があります。
※結石の排出を自覚され痛みが消えても、必ず一度は診察を受け、腎臓の腫れなどが改善し治療が終了したことを確認する必要があります。
2薬で結石を溶かす治療法
ごく一部の結石に限り、薬を長期間服用することで溶解できる場合があります。
3ESWL(体外衝撃波結石破砕術)
手術的治療の中では、最も身体への負担が少ない治療法です。 結石の多くで、適応となります。 麻酔不要で、通常はカテーテルを入れることもなく、部位により日帰り治療も可能です。
4TUL(経尿道的尿管砕石術)
全身麻酔または下半身麻酔を行い、尿道から内視鏡を入れて結石を破砕します。 通常、手術後には腎臓から膀胱までカテーテルが入り、後日抜く処置が必要です。
5PNL(経皮的腎砕石術)
大きな腎結石の場合など、上記の治療では難しい場合には、背中から腎臓に直接内視鏡を入れて結石を破砕します。 治療後には数日間、背中から腎臓にカテーテルが入った状態となります。
6切石術
お腹を切って結石を取り除く治療です。長期間放置された結石など、他の治療法では困難が予想される場合に行われる治療法です。
体外衝撃波結石破砕術
最新の医療機器による、体外衝撃波結石破砕術(ESWL)にて尿路結石を切らずに取り除くことができます。
当院はESWL(体外衝撃波結石破砕術)の専門病院です
当院では、ESWLを行われている他の多くの病院には無い、エコーによる、安全かつ最も治療効率の良いESWLを行っており、地域においても当院の優れた治療技術が認められ、紹介患者数が年々増加しています。
治療までの平均待機期間は、混み具合や患者様ご本人の状態によりますが、数日~2週間程度となります。
当院では、病状について十分ご理解頂き、納得して治療を受けて頂けるよう、出来る限り丁寧に説明することを心がけて治療を行っています。
また、治療後には定期検査・再発予防に関するアドバイスも行っています。
ESWL(体外衝撃波結石破砕術)とは
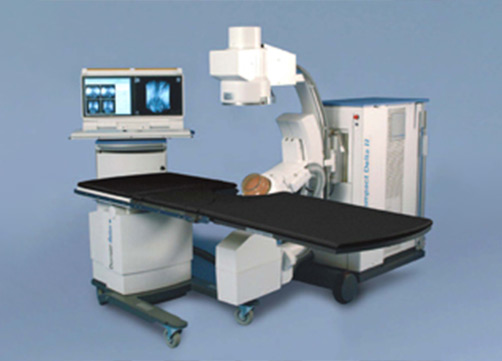
手術的治療の中では、最も身体に負担の少ない治療法です。
身体を切ったり、内視鏡を入れたりすることなく、体の表面から衝撃波(振動)を当てて結石を細かく破砕する治療法です。 細かくなった結石は、尿とともに体外に排出されます。 結石の多くは、この治療の適応となります。
麻酔は不要。通常、鎮痛剤の座薬を使用して行います。
結石の部位によって、1泊入院または日帰りで治療を行います。

当院のESWLの特徴
当院では、全国でも数少ないエコー方式でのESWLを行っています。
以下に、方式(レントゲン式・エコー式)の違いについてご説明いたします。
レントゲン式
沖縄県内のみならず国内・海外の殆どの施設では、ESWLを行う際、レントゲンのみで結石の位置を確認し、破砕しています。 しかしながら、レントゲンに写りにくい結石では治療が不可能であったり、結石の部位によってはレントゲンに写っていても困難な場合があります。また、大量ではないものの治療中の放射線被爆も避けられません。放射線被爆を少なくするためにはレントゲンを当てる時間を減らす必要があり、レントゲンを当てていない時間(治療中の大半)は、結石を見ずに衝撃波を当てていることになります。もしも、見ていない間に結石が大きく移動していたら・・・、次にレントゲンで結石の位置を確認するまでの間、一時的ではあるものの衝撃波が当たっていない(結石ではないところに当てている)状況が生じてしまうことになります。
エコー式(当院で採用)
レントゲンに写りにくい結石を含め、部位に関わらず殆どの結石に対して治療可能ですが、最大の利点は、治療精度・効率・安全性に優れる点にあります。
エコーで結石を確認しながら治療を行う場合、放射線被爆の問題が無いため、常に結石の位置や状態を確認しながら治療を行うことが出来ます。少しの動きも見逃さず、ピンポイントで結石に衝撃波を当て続けられることから、衝撃波の無駄射ちは無く、高精度・高効率・安全性の高い治療が可能となります。
エコーによるESWLを行うには、かなりの技術と経験を必要とするため、全国的にも殆ど普及していないのが現状です。
当院でも、2006年までは他院同様レントゲン式でのESWLを行っておりました。
が、エコー式を長年経験してきた新井医師が着任後、最善の結石破砕治療を行うべく2007年にエコー式に機種変更し、その後は、良好な治療成績と他院では行えない治療ということで高評価を頂き、紹介患者数(治療件数)は年々増加しています。
また、エコー式ESWLのエキスパートとしての評価から、県内外から多くの医師や技術者が見学に訪れ、技術指導なども行っております。
見学者
H病院(富山)、M病院(東京)、A病院(千葉)、S病院(千葉)、S病院(静岡)、K病院(京都)、K病院(和歌山)、K大学病院(福岡)、M大学病院(宮崎)、他
治療実績
| 年度 | 治療件数(新患) |
|---|---|
| 2023年度 | 233名 |
| 2022年度 | 234名 |
| 2021年度 | 232名 |
| 2020年度 | 214名 |
| 2019年度 | 196名 |
| 2018年度 | 185名 |
| 2017年度 | 158名 |
| 2016年度 | 162名 |
| 2015年度 | 160名 |
| 2014年度 | 148名 |
| 2013年度 | 151名 |
| 2012年度 | 134名 |
| 2011年度 | 113名 |
| 2010年度 | 133名 |
| 2009年度 | 135名 |
| 2008年度 | 99名 |
| 2007年度 | 97名 |
| 2006年度 | 61名 |
| 2005年度 | 24名 |
| 2004年度 | 15名 |
| 2003年度 | 8名 |
主な紹介元施設
あしとみ泌尿器科クリニック、おおやま泌尿器科クリニック、恩納クリニック、県立中部病院、県立北部病院、中部徳洲会病院、中頭病院・ちばなクリニック、同仁病院、なかち泌尿器科クリニック、古堅南クリニック、まちだ泌尿器科クリニック、琉球大学病院ほか(五十音順)
循環器内科
当院では急性心不全の入院治療をはじめ、慢性心不全の原因精査を行い、患者様おひとりおひとりの病態に適した内服治療、カテーテル検査・治療、心臓リハビリ(運動処方含む)、食事指導、服薬指導等を多職種の連携で行い、再入院防止を行なっています。
当院での対応疾患
診断から治療まで、丁寧に診察、精査し、治療へつなげます
- 不整脈
- 心不全
- 弁膜症
- 心筋疾患
- 心膜疾患
- 虚血性心疾患
- 高血圧
- 原因不明の失神
- 高血圧性心疾患
- 大動脈疾患
- 末梢動脈疾患
- 肺高血圧
その他循環器全般の診察・精査も行なっています。
- 検診の心電図異常・心陰影異常・心雑音精査
- 胸痛
- 動機
- 息切れ
- 呼吸困難精査
- 浮腫
循環器内科で精査の結果、外科治療が必要な場合は、適切な時期に紹介し、循環器疾患ではない場合も各専門科へ紹介いたします。
心疾患について気になる患者様に対する「心臓ドック」も受付けております。
虚血性心疾患(狭心症、心筋梗塞)
虚血性心疾患が除外できないが症状が安定している患者様

外来で非侵襲的検査を施行します。
虚血性心疾患が強く疑われ不安定で緊急の対応が必要な患者様

入院、カテーテル検査・治療を受け入れています。
全身の動脈硬化を評価し、内服治療、血管内治療を検討致します。
平成29年4月に最新の冠動脈CTを導入しました。
感度89%、特異性96%と外来スクリーニングにも有用です。 胸部違和感、胸痛等の胸部症状がある方をはじめ、生活習慣病(高血圧・糖尿病・脂質異常症・肥満等)で加療中の方や家族歴、喫煙歴があり気になっている方に対してとても有用な検査です。 検査のみの紹介も可能です。
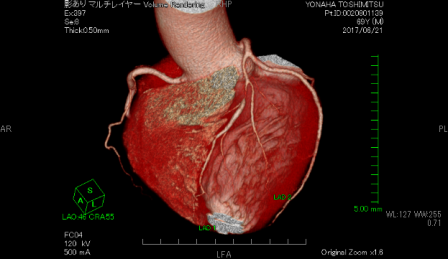
紹介患者様は、治療後、半年から1年間の期間、併診でフォローをさせて頂き、再狭窄を除外後に逆紹介させて頂きます。
リスク・ベネフィットを考え、患者様おひとりおひとりに適した検査を行なっています。
不整脈や失神について
心臓の病気で不整脈という病気があります。日頃の生活の中で特徴的な症状を感じる場合や全く自覚症状がなく検診などで指摘されることもあります。 以下のような経験は、もしかしたら不整脈疾患が関係している可能性があります。
- 動悸や胸部違和感、気が遠くなる、疲れやすい、息切れなどの症状がある
- 検診で心電図異常を指摘された
- 心不全(心臓が弱い)と言われている
- 脳梗塞と言われた
- 心臓病の治療を受けている
- 学校健診で異常を指摘された
- 失神や意識を失いかけたことがある
不整脈の病気は、全く治療の必要がない予後の良いものから突然死の原因となる重症なケースまで様々な種類があります。 その代表的な(不整脈の)病名としては、心房細動・心房粗動・発作性上室性頻脈・WPW症候群・心室性期外収縮などがあります。 これらの中には他の病気が原因で起こる場合もあり、適切な治療や他科への紹介を要する場合もあります。 しかし、その診断はなかなか困難な場合が多く、確定診断の為には若干の工夫やコツがあります。
時には治療をしなくてよい(経過観察)という重要な判断を下したり、適応があれば薬物療法やカテーテルアブレーション(焼灼術) 或いはペースメーカー治療を開始するといった具合に、各々の症例に対し、より適切な治療方法を選択していきます。
当院不整脈専門外来では、丁寧な問診から始まり、診察や外来での特殊検査による診断を行い、予後を含めた治療方針を一緒に話し合い、決定していきます。
- 心臓リハビリの導入・連携により、かかる状況下に於いて“どの程度の運動まで可能なのかも判断を下せるようになりました。
- 日常診療に於いてしばしば遭遇する“失神”の原因には、心原性(虚血性心疾患・重症不整脈等)の他にも神経調節性失神という 自律神経系の調節異常で起こるケースもあり、当院では、その精査や鑑別診断を行う事ができます。日頃の日常診療に於いて、 これは?というケースがあれば、いつでも精査目的での御紹介をいただければと存じます。
薬物治療
様々な種類の薬を、一人一人の状態(年齢、体格、他の持病)に合わせて組み合わせ、外来で調節していきます。継続治療が必要となる場合が多いのですが、 場合によっては減量、中止が可能となるケースもあります。
カテーテルアブレーション治療
完治を目的とする入院治療です(入院期間4~5日)。不整脈の種類によって100%に近い成功率(根治率)の場合もあり、様々な不整脈疾患に適応があります。 発作性心房細動に対するカテーテルアブレーションについては、これまでの高周波による治療に加え、より根治率の高い最先端の クライオバルーン(冷凍)治療を平成28年5月に導入し、患者様の状態によって組み合わせて治療しています。本治療は、不整脈専門医研修施設でのみ施行可能です。

主な不整脈の症状
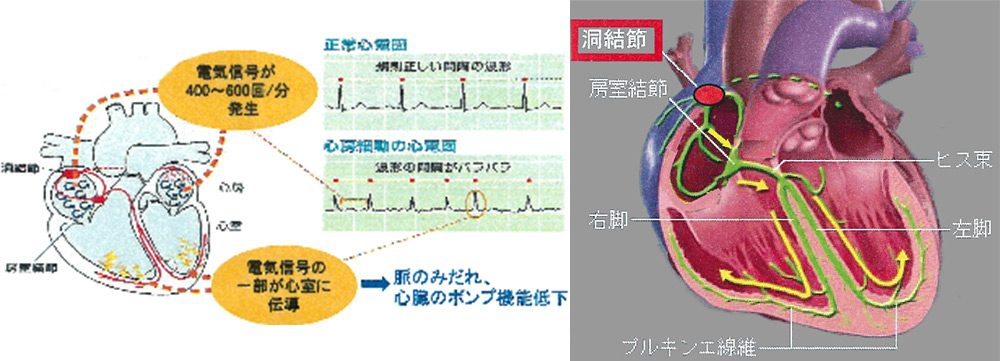
健康な人の通常の調律を「正常洞調律」といいます。 正常調律では、心臓のペースメーカーとなる洞結節から、 1分間に60~100回の興奮が起こります。
当院で検査、治療が可能な主な不整脈の症状
|
心室性期外収縮 上室性期外収縮 |
最も多い不整脈でほとんどの場合、生命の危険はありません。 正常洞調律よりも短い間隔で早期に収縮する心拍で、脈が余分に打ったり、 1拍抜けたように感じます。 |
|---|---|
|
心房粗動 心房細動 |
心房細動は不整脈の一種であり、動悸を始めとする様々な症状が出現します。 症状が無い場合もありますが、脳梗塞や心不全の原因となるなど 危険性も高い不整脈ですので早期発見、早期治療が大切です。 詳しくはこちら |
| 発作性上室性頻拍 | 突然心拍数が速くなり、1分間に150~200回以上の速い脈が規則的に続いて、 突然止まります。通常、動悸を感じますが、冷汗、眼前暗黒感、失神、 胸痛を伴うことがあります。また発作中に排尿を繰り返すことがあります。 |
| 心室頻拍 | 突然心拍数が多くなり、30秒以内に自然停止するものと、 それ以上持続するものがあります。 重症な心臓病に伴なって起こる場合には、意識がなくなったり、 致命的な心室細動に移行することがあります。 |
| WPW症候群 | 心房と心室の正常な伝導路以外に先天的バイパスが存在するもので、 発作性上室性頻拍を伴なうことが多い不整脈です。心房細動を伴なうと、 稀に致死的な心室細動に移行することがあります。 |
| 洞不全症候群 | 洞結節からの心臓を収縮させる興奮が、 遅くなったり規則的に起こらなくなった時の不整脈で、 心臓の収縮が1分間に50回以下になったり(洞徐脈)、 停止したりします(洞停止)。 また心房粗動や心房細動のような頻脈性不整脈を合併することもあります。 (徐脈頻脈症候群)。洞停止により、めまい、意識消失、息切れなどが起こることがあります。 |
| 房室ブロック | 洞結節から発生した興奮が、心房から心室へと正常に伝わらない状態で、 症状もない軽度のものから、心室停止を生じて意識がなくなる危険なものまであります。 |
ペースメーカーについて
「徐脈性不整脈」治療に有効
不整脈にはリズムが早くなるタイプの頻脈と遅くなるタイプの徐脈があります。 徐脈には洞不全症候群や房室ブロックといった病気があり、 これらの「徐脈性不整脈」の治療としてペースメーカーは用いられています。 洞不全症候群は発電所である洞結節に異常が起こり、電気刺激が出なくなったり、 伝わらなくなったりすることで徐脈になります。1分間に30回くらいしか収縮の指令が出せなくなったり、 突然数秒間にわたり全く指令が出せなくなったりします。 房室ブロックは、指令センターからの命令が伝わる送電線が切れてしまっている状態で、 心室が心房とは別に勝手にゆっくりしたリズムで収縮する状態になります。 こうなると脳を始めとして全身に必要な血液が十分に行きわたらなくなり、 息切れやめまい、そして意識を失ったり、時には生命に関わるような状態に陥ったりします。 このような病気には、ペースメーカーが有効な治療手段となります。

ペースメーカーのしくみと働き
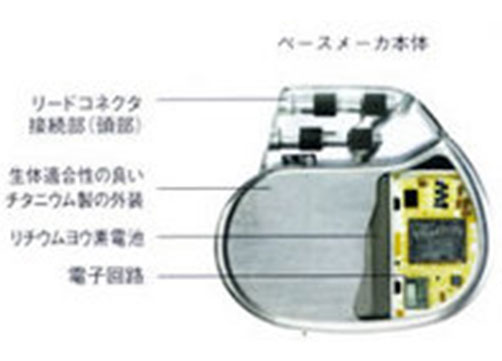
ペースメーカーは大きく分けて電池と電気回路を組み合わせた本体(ジェネレータ) とこれに接続した細長い電極(リード線)で構成されています。 電極の先を心臓内に取りつけて本体と電極を接続すると、 患者さん自身の心臓が適切な心拍数で動かないときにだけ本体の発振器から 一定のリズムで心臓に電気刺激が伝わり、心臓が拍動するしくみになっています。 本体には様々な種類のものがあり、患者さんの症状や体の要求に合わせた機種が選択されています。 最近では、患者さんの体動、呼吸数、心電図上の変化などの指標を複数とらえて、 より正常に近い心臓のリズムを作り出すペースメーカーが開発され使われています。 現在ある一番小さいペースメーカーの本体部分の大きさは縦33mm、横33mm、 厚み6mmほどで重さは12.5g程度で、大きいものでもその2倍程度です。
ペースメーカーの植え込み方法
最近では内科医が行うことも多く、決して大がかりなものではありません。 具体的には、局所麻酔の後、左右どちらかの鎖骨の下を3~5cm程度切開し、 そこから皮下にペースメーカーが入る小さなポケットをつくります。 次に鎖骨の下を走る太い静脈にリード線を刺入し、 レントゲンを見ながらリード線を心臓の中の適切な位置にまで進入します。 リード線をペースメーカー本体につなぎ、本体を皮下のポケットにしまい切開した部分を縫合して手術は終わりです。 手術にかかる時間はおよそ1~2時間ほどで、入院期間も約7~10日間です。
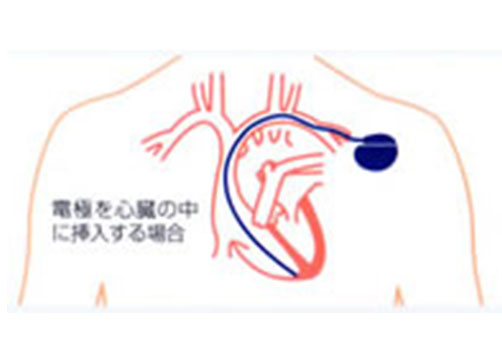
植え込み後に注意すること
ペースメーカーは、心臓を自然に近い状態で動かすことができるため、 健康な人とほとんど同じ生活を送ることができます。 家事、旅行、入浴などは今まで通り続けることができます。 ただし、電気を発する機器を体内に埋め込んでいるわけですから、 手術後は次のような点に注意することが必要です。
※ペースメーカーの電池寿命は、使用しているペースメーカーの種類や設定、 患者さんの心臓の状態によってかわりますが、急に消耗することはありません。 定期的な電池交換が必要で、7~10年に一回ぐらいが一般的です。
※電磁波の影響を受けるため、電磁波を発するものに注意が必要です。 電磁障害は、ペースメーカーの状態が変わったり、電気刺激が抑制されたりする可能性があり、 例えばMRIの検査はできなくなり、携帯電話に関しては通話する際には反対側の耳にあて使用してください。 また、電磁調理器やIH炊飯器には注意が必要です。 冷蔵庫や電子レンジ、掃除機、テレビ、ラジオ、ステレオ、パソコン、ドライヤーなどはほとんど問題なく使用できます。
カテーテルアブレーション
不整脈の根治的治療法である心筋焼灼術(カテーテルアブレーション)において全国でもトップクラスの診療実績を誇ります。
不整脈とは
正常な心臓は一日に約10万回も規則正しく収縮と拡張をくり返し、 全身に血液を送り出すポンプの役割をしていますが、 時にこの規則性が失われる場合があります。 不整脈とは、この心臓の規則的な電気的興奮のリズムが不規則に速くあるいは遅くなったり、 興奮の伝わり方に異常が生じた為に起こる心臓機能異常の一つです。 この不整脈にはいろいろな種類があり、 治療を要さずに放置しておいてよいものから、 直ちに治療を始めなければならない危険なものまで様々です。 そこで心臓電気生理検査を行います。
心臓電気生理検査
通常右大腿静脈(足の付け根辺りの太い血管)周辺を局所麻酔し、 大腿静脈を通して電極カテーテルと呼ばれる細い管を3本心臓内へ挿入します。 時に右の頚部辺りの血管からも1本の電極カテーテルを挿入することもあります。 これらの電極カテーテルの先端から電気刺激を行なったり、 不整脈発作時の電気的興奮の流れを記録して不整脈の機序を解明し、 確定診断を行います。不整脈の確定診断・危険度の評価・薬の効果判定(発作停止薬や予防薬の決定)、 あるいは根治的治療となる高周波カテーテルアブレーション治療の適応決定を判定します。 検査に要する時間は約1時間半から2時間です。
心筋焼灼術(高周波カテーテルアブレーション治療)
確定診断がなされ、不整脈の発生源となっている心臓内の異常部位や異常伝導路が判明し、適応があると判断されれば、検査から引き続きこの部位に対して心筋焼灼術 (高周波カテ-テルアブレ-ション治療)を行ないます。これはカテーテルの先端から高周波通電を行ない、不整脈発生源に熱を加えて焼灼、破壊、除去する方法です。 治療が成功すれば不整脈が根治することになり、その後服薬は全く必要なくなります。不整脈発作がいつ起こるのかといった不安からも解放されることになり、 QOL(生活・人生の質)も格段に向上することになります。当院においては治療に要する時間は、心臓電気生理検査から全経過を通して約2時間から3時間です。 特に根治的治療法もなく、効果の少ない薬で漫然と治療を続けていた難治性不整脈に対して、アブレーション治療を施すことで劇的な症状の改善につながった方も数多くいらっしゃいます。
心房細動
心房細動は不整脈の一種であり、当院では心房細動に関する治療を積極的に行っております。
心房細動について
心房細動は不整脈の一種であり、動悸を始めとする様々な症状が出現します。 症状が無い場合もありますが、 脳梗塞や心不全の原因となるなど危険性も高い不整脈ですので早期発見、早期治療が大切です。
当院では心房細動の治療を積極的に行っております。気になる方はぜひご相談下さい。心房細動の詳細については下記にまとめておりますので一読頂くようお願い致します。
1正常な心臓の動き
心臓の一番大切な働きは、全身の臓器に血液を送り出すポンプの役目であり、 酸素と栄養をたくさん含んだ血液(動脈血)を全身の臓器に配分することです。 心臓の収縮は、1分間に約50~80回程度ありますが、状況に合わせて調節されます。 こうした心臓の収縮速度を調節しているのは右心房にある「洞結節」という部分で、 ここから出た電気刺激は最初に心房全体へ伝わり、続いて順序よく心室へと伝わっていきます。 電気刺激が伝わることで、心臓は収縮を繰り返します。 正常な電気刺激は規則正しいリズムで伝わり、心室が収縮し血液を全身に送ることで、 脈拍として触れることが出来ます。
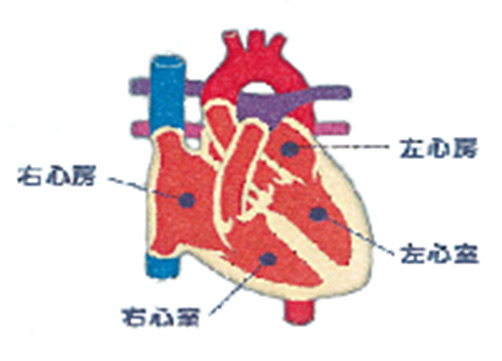
2心房細動とは?
心房細動には困ったことが、大きく分けて2つあります。1つ目は、安静にして いる時でも脈拍が速くなったり(頻脈)、リズムがバラバラになるため、動悸感 や胸の違和感・圧迫感の原因になることです。さらに頻脈がひどくなると 『心不全』になってしまうこともあります。 2つ目は血栓塞栓症という合併症です。心房細動では心房のいろいろな部分が勝手に ケイレンのような動きをするので、心房内に血流の乱れ(血液のよどみ)から、 血の塊(血栓)が出来やすく、 これが何かの拍子に左心室に流れていくと、左心室から大動脈を経て、全身へ飛んで いってしまうのです。 特に血栓でつまりやすいのは、脳や心臓の血管で、脳の血管がつまれば 『脳梗塞』、心臓の血管がつまれば 『心筋梗塞』になってしまいます。 一般的に心房細動を放置した場合には、1年間に約5%の患者さんが脳梗塞になってしまう ことがわかっており、同じ年齢で心房細動のない人に比べて約5倍も脳梗塞になりやすい とされております。 以上のように、心房細動そのものがすぐに命を奪うような不整脈ではありませんが、 自覚症状があっても症状がなくても脳梗塞をはじめとする『血栓塞栓症』や『心不全』を引き起こし、 患者さんの生活の質(QOL)を低下させるため、何らかの手段を講じる必要があると考えられます。
3心房細動の抗血栓療法
心房細動になると心房はケイレン状態となり、心房の内部に血液のよどみが生じ、 血栓が生じやすくなります。こうした血栓による恐ろしい脳梗塞や心筋梗塞などの 合併症を防ぐために心房細動に対しては血液をサラサラにするお薬(通常、ワーファリン) の服用、つまり血栓の発生を抑える治療(=抗血栓療法)が行われます。
4心房細動の薬物療法
心房細動の薬物療法には大きく分けて2つの治療があります。
1つ目は心房細動自体を止める効果はないものの脈が速くなり過ぎないように調節する薬です。 心拍数をちょうどいい速さに調節することで動悸感や胸の違和感がなくなり、 心房細動であることを忘れさせてくれます。しかし、心房細動であることには変わりなく、 動悸感が完全に消失しないケースがあったり、 全身に血液を送り出す作用が正常な脈に比べて弱くなるといった欠点があるのも事実です。
2つ目は心房細動を停止させ、乱れのない規則的なリズムに戻そうとする薬です。 しかし、現状ではこの抗不整脈薬の威力は十分とは言えず心房細動が再発する確率も低く ありません。
こうした薬物療法には限界があることもあり、 心房細動に対するカテーテルアブレーションが注目される背景となっています。
5カテーテルアブレーション治療
アブレーションの原理と方法
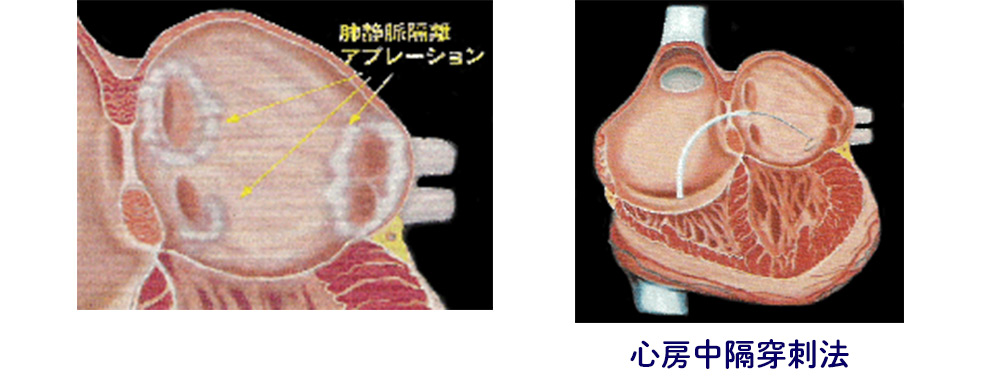
カテーテルアブレーションとは、血管から細い管(カテーテル)を心臓に入れて、 高周波を出し、それにより発生する熱により不整脈の原因となっている 電気回路を切ってしまう方法です。しかし、心房細動はその原因となる電気回路が はっきりしないためカテーテルアブレーションによる治療が出来ませんでした。 1998年になって心房細動を発生させる刺激の多くが左心房に付いている4本の肺静脈 という血管から発生していることがわかり、『肺静脈隔離アブレーション』が考案 されました。これは、肺静脈で生じた異常刺激を心房に伝わらないようにしようと いう考え方です。
アブレーションの手技の流れ
- カテーテルを挿入する部位に局所麻酔の注射をします。 多くの場合、足の付け根と首の2ヶ所です。
- 麻酔をした部位から静脈血管内にカテーテルを挿入し、 心臓へと進めていきます。カテーテルは3~6本程度使用します。
- 足の付け根の静脈は右心房へ通じていますが、治療目標の肺静脈は 左心房にあるため、右心房と左心房のあいだにある壁に細い針を刺して、 カテーテルを左心房内に挿入します。(※右心房と左心房のあいだの壁には 痛みを感じる神経がないので苦痛はありません。)
- 左心房にカテーテルが入ったら、肺静脈に造影剤を注入し撮影しながら、 どこをアブレーションするか検討します。
- 以上の準備が終わったら、アブレーション治療に入ります。
- アブレーションによる肺静脈隔離が完成したら、わざと心臓に電気刺激を 加えたり、不整脈がおきやすくなる薬を使用して治療が出来ているか確認します。
- 肺静脈および心房細動の基質となる部分の隔離が確認できたら カテーテルを抜いて、手術は終了です。
6アブレーションによる効果と合併症

肺静脈隔離アブレーションの成功率ですが、施設や方法によって異なるものの、 おおむね70~90%程度と報告されています。
アブレーションの目的は、心房細動の発作を起こしにくくすることですが、 時に再発することもあり2回以上のアブレーションを必要とすることがあります。
アブレーション後は薬物療法を併用し発作状況の経過みながら、内服薬を調節していきます。 肺静脈隔離アブレーションを行うことで心房細動の発作率を減らし、合併症である血栓塞栓症や心不全を起こしにくくすることがもっとも重要であり、最大の目的です。
ただし、心房細動に対するアブレーション自体の合併症があることも事実です。
心タンポナーデや脳梗塞、またカテーテルを血管に穿刺することによって生じる可能性の ある仮性動脈瘤や動静脈瘤などです。
したがって、それぞれの治療法についての利点と起こりうる不利益を理解した上で、 主治医と相談して治療法を適切に選択しましょう。
心臓リハビリテーション
心臓リハビリテーションについて
心臓リハビリの効果
- 適切な運動トレーニングは、心疾患の発生予防・再発防止に有効です。
- 心臓リハビリテーションプログラムへの参加で、予後改善効果が証明されています。
心臓リハビリ参加適応疾患
- 慢性心不全
- 急性心筋梗塞後
- 狭心症
- 心臓手術後
- 大血管疾患(術後)
- 末梢動脈閉塞性疾患
※高血圧・脂質異常症・糖尿病などの生活習慣病のみでも運動療法の相談が可能です。
心臓リハビリで行う内容
- 運動耐容能(心肺運動負荷試験:CPX)の結果をもとに、個別に運動内容を決定します。
- 心電図をつけながら、医療スタッフの見守りのもとで運動トレーニングを実施します。
※かかりつけ医で通院処方を継続し、当院で週1〜3回の通院リハビリに参加して頂くことが可能です。 - 5ヶ月間の通院リハビリを行い、以後はご自身で継続できるよう在宅での運動方法を指導します。
なお、遠方にて通院リハビリが困難な場合は、運動内容の指導のみ行います。
心臓リハビリプログラムは、医療スタッフの指導のもとで運動を行いますので、1人で運動療法を始めるより安全かつ効果的です。



人工透析
全24床の透析センターにて常の血液透析を中心に様々な血液浄化療法を行っています。臨時透析もお受けします。
施設紹介
-
 透析センター
透析センター明るく清潔な透析センター内。全20床(病棟出張透析ベット内5床)
-
 透析ベッド
透析ベッド専用の液晶テレビやリラクゼーションミュージックが視聴でき、患者さまには心地よく透析いただけます。
-
 待合室
待合室 -
 透析センタースタッフ
透析センタースタッフ
当院の透析センターは、平成16年2月に新病棟竣工とともにスタートいたしました。現在20床のベッドがあり、各地域の患者さまが通院されております。通常の血液透析を中心に様々な血液浄化療法にも対応しております。安全かつ快適な透析を受けていただけるようにスタッフ一同がんばっております。また、旅行やビジネスで沖縄へお越しになる透析患者さまの臨時透析も受け入れておりますので、お気軽にお問い合わせ下さい。
状況によりお受けできない場合もあります。
スタッフ
医師、看護師、臨床工学技士、管理栄養士
当院で施行可能な血液浄化療法
- 血液透析(HD)
- 血液濾過(HF)
- 血液透析濾過(HDF)
- 限外濾過法(ECUM)
- 持続緩徐式血液濾過透析法(CHDF)
- 血漿交換(PE)
- 血漿成分吸着療法(PA)
- 直接血液灌流法(DHP)
透析時間
透析日
- 月・水・金(午前・午後)
- 火・木・土(午前のみ)
透析開始時間
- 午前8時30分から
- 午後13時00分から
夜間透析は、現在のところ行なっていません。緊急透析についてはお問合せください。
臨時(旅行)透析のご案内
現在、新型コロナ感染の収束のつかない現状の中で、旅行透析の受け入れをしておりません。
沖縄県は、我が国唯一の亜熱帯地域として特有の自然環境と年間を通じた温暖な気候に恵まれています。 島内観光や海水浴、マリンスポーツなどのレジャーで訪れる観光客は、年々増加しており年間500万人を超えています。 人情味あふれる県民性と豊かな自然や独特の文化が、癒しの島として注目を浴びているところです。 当院は、中北部観光のゲートウェイ沖縄市・沖縄自動車道沖縄南インターから車で約5分のところに位置し、 とりわけ沖縄最大のリゾート地、恩納村を中心としたウェストコーストの主要なホテルから車で約30分(沖縄自動車道利用) という便利な場所に位置しております。観光やビジネスで沖縄にお越しになる透析患者さまの臨時透析を随時お受けしています。
但し国内からの方に限ります。また状況によってお受けできない場合もございます。
満床などの場合にはお受けできない場合もございます。
臨時透析のご予約について[停止中]
予約方法
地域連携室が窓口となっております。平日9:00~17:00の間に電話で問い合わせをお願いします。(土日祝祭日は休)旅行透析13:00~17:00の間で行っています。
電話:098-930-3020 FAX:098-932-6833
必要書類
保険証や身障者証、透析条件等患者様によって異なりますので、ご予約の際には必ずお問い合わせ下さい。
食事
1食500円(希望者のみ)
その他ご質問等がございましたら、お気軽にお問い合わせ下さい。
人間ドック・健康診断
1年に1回は健康診断や人間ドック等を受診することが、病の早期発見、健康維持につながります。
人間ドックへの誘い
船舶は修理・検査にために「ドック」に入りますが、あなたは健康管理のために「人間ドック」を受けていますか?
人間ドックでは、高血圧などの生活習慣病(成人病)やがんなどを早目に見つけ、がんがあれば早期治療、生活習慣病があれば生活習慣を改善し病気を予防することが大切です。
あなたとあなたの家族が健やかで充実した人生を送るため、定期的な人間ドックの受診をおすすめします。心よりお待ちしております。
健康管理課職員一同
1コースについて
一般ドック心臓ドック
2申込方法
お電話または受付窓口でお願いします。
受付電話番号:098-930-3020(代)
受付時間:午前9時~午後5時
3検査項目
オプション項目
| 項目 | 検査内容 | 説明 |
|---|---|---|
| CT検査 | 頭部・胸部・腹部 | 各種癌を調べる検査です。 |
| 骨粗鬆症 | 骨塩定量測定 | 骨の強さを調べる検査です。 |
| 腫瘍マーカー | AFP(肝臓) | 血液検査で癌の有無を確認する検査です。 |
| CEA(大腸) | ||
| CA19-9(すい臓) | ||
| PSA(前立腺) |
4受診の流れ
-
一般ドック
-
受付・更衣着用
-
血圧・身体測定・採血
-
視力・聴力・眼底検査
-
胸部X線検査
-
心電図
-
腹部超音波検査
-
胃透視又は胃カメラ
-
内科診察
-
結果説明
-
会計(近隣レストランの食事券を進呈)
-
終了(お疲れ様でした。)
-
-
心臓ドック
-
受付・更衣着用
-
血圧・身体測定・採血
-
眼底検査
-
胸部X線検査
-
心電図・動脈硬化度検査
-
心臓エコー・頸動脈エコー
-
冠動脈石灰化スコア
-
循環器診察
-
結果説明
-
会計(近隣レストランの食事券を進呈)
-
終了(お疲れ様でした。)
-
生活習慣病療養指導
各分野のスペシャリストが集まり、生活習慣の見直し、改善方法を患者様と一緒になって考えます。
生活習慣病療養指導について
糖尿病、高血圧、高脂血症には遺伝が関係している場合がありますが、 これらの病気は食事、運動、睡眠、仕事、たばこ、お酒などのいわゆる 「生活習慣」による影響を大きく受けていることもまた事実です。 そのためこれらの病気は「生活習慣病」と呼ばれています。遺伝的要素は、 自分ではどうすることもできませんが、生活習慣(スタイル)は見直すことが可能です。 生活習慣を見直すことでこれらの病気の程度を改善することができます。 生活習慣はひとりひとり違います。 過食や偏食などの食生活の乱れ、運動不足、睡眠不足、仕事や家庭のストレス、 たばこやお酒の飲み過ぎなどはありませんか? 自分自身で生活習慣を見直し、適切かどうか判断するのは意外と難しいものです。 また、どれが悪いことなのかわかっていても、 どのように改善すればよいのかわからない方もいらっしゃいます。
翔南病院では「療養指導チーム」がみなさまの生活習慣の改善をお手伝いします。
当院の療養指導チームは、専門医師、糖尿病療養指導士(看護師、検査技師)、栄養士、薬剤師、理学療法士、 医療ソーシャルワーカー、医事課スタッフより成り立っており「チームワークの良さ」が自慢です。 食事療法や運動療法についてご一緒に考え、あなたの生活習慣を見直してみませんか?
療養指導チーム一同 みなさまのプログラムへのご参加をお待ちしています。詳しくは当院内科外来スタッフにおたずね下さい。
特定健診・特定保健指導
40歳以上の被保険者・被扶養者の方に平成20年4月から特定健診・特定保健指導がスタートしました。
特定健診・特定保健指導について
医療制度改革関連法が平成18年6月14日に成立し、同年6月21日に公布されました。 このなかで、老人保健法は、「高齢者の医療の確保に関する法律」(高齢者医療確保法)へ改正され、 平成20年度から施行されます。
この法律で、保険者(健康保険組合など)は、40歳以上の加入者(被保険者および被扶養者)に対して、特定健康診査・ 特定保健指導を実施する事が義務付けられました。特定健康診査(特定健診)とは、糖尿病等の生活習慣病に関する 健康診査をいい、特定保健指導とは、特定健康診査の結果により健康の保持に努める必要がある人に対して行われる 保健指導の事です。
特定健診・特定保健指導では、糖尿病等の生活習慣病の有病者・予備群を減少させるという観点から、メタボリック シンドローム(内蔵脂肪症候群)の概念を導入する事が大きな柱になっています。
政策目標として、平成27年度には糖尿病等の生活習慣病の該当者・予備群を平成20年度比で25%減少させることが うたわれ、また単一健保組合では健診受診率80%が目標として設定されました。
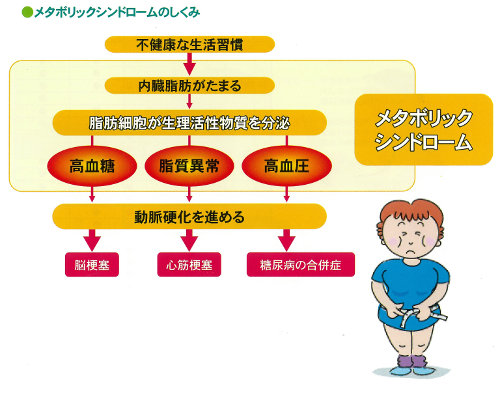
メタボリックシンドローム(内蔵脂肪症候群)とは?
食べ過ぎ・飲み過ぎ・運動不足といった不健康な生活を送っていると、体内に内蔵脂肪が たまっていきます。実は、この蓄積した内蔵脂肪の細胞が悪玉物質(生理活性物質)を分泌して代謝異常を引き起こし、 血圧を上げたり、血糖値を上げたりと体に悪さをすることがわかりました。これがメタボリックシンドローム (内蔵脂肪症候群)です。この状態を放置すると、高血圧、高血糖へと進行し、やがて全身に動脈硬化を 引き起こします。
特定健診ではここを調べます
これまでは、高血圧症、糖尿病など、個々の病気の早期発見・早期治療を重視した 健診が行われてきました。これからは、新たにメタボリックシンドローム(内蔵脂肪症候群)予防の関上げ方を 取り入れ、もっと早い時期に生活習慣病の発生を防ぐ事をめざす健診に変わります。 特定健康診査は、これまでの健診で見過ごされていたメタボリックシンドロームを早期発見する事がねらいです。 この健診では、内蔵脂肪のたまり具合を調べるために、項目の1つに「腹囲測定」が設けられました。
特定健診項目
| 検査項目 | |||
|---|---|---|---|
| 診察 | 質問(問診) | ||
| 計測 | 身長 | ||
| 体重 | |||
| 肥満度・標準体重 | |||
| 腹囲 | |||
| 理学的所見(身体診察) | |||
| 血圧 | |||
| 脂質 | 総コレステロール定量 | ||
| 中性脂肪 | |||
| HDL-コレステロール | |||
| LDL-コレステロール | |||
| 肝機能 | AST(GOT) | ||
| ALT(GPT) | |||
| γ-GT(γ-GPT) | |||
| 代謝系 | 空腹時血糖 | ||
| 尿糖 | |||
| ヘモグロビンA1c(HbA1c) | |||
| 血液一般 | ヘマトクリット値 | ||
| 血色素測定 | |||
| 赤血球数 | |||
| 尿・腎機能 | 尿蛋白 | ||
| 潜血 | |||
| 血清クレアチニン | |||
| 心電図 | |||
| 眼底検査 | |||
保健指導レベル
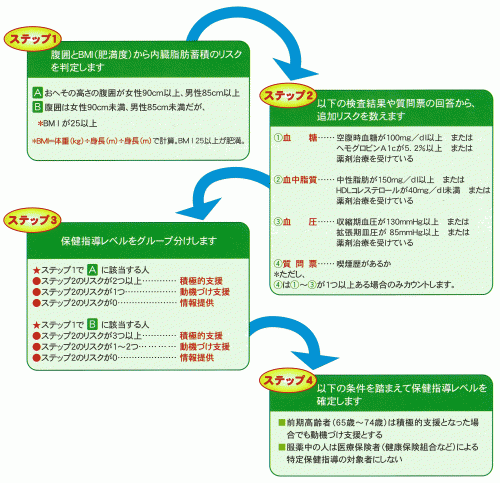
特定健康診査では、健信吾のフォローについても大きく変わります。 現在、人間ドックなどでは検査後に栄養や運動などの生活指導をしてくれますが、自治体健診など では簡単な結果通知のみ、というのが一般的です。特定健康診査では、健診を受けたあと、 内蔵脂肪蓄積の程度(腹囲および肥満度)、高血圧、高中性脂肪(低HDLコレステロール)、高血糖など、 動脈硬化リスクをもとに健診受診者を「情報提供」「動機づけ支援」「積極的支援」の3つの 保健指導レベルに分類し(階層化)、そのリスクに応じた特定保健指導が行われます。
運営についての重要事項に関する規程
特定健診
更新情報
| 最終更新年月日 | 令和5年 7月 1日 |
|---|
機関情報
| 機関名 | 社会医療法人 敬愛会 翔南病院 |
|---|---|
| 所在地 | 〒904-0034 沖縄県沖縄市山内3丁目14番28号 |
| 電話番号 | 098-930-3020 |
| FAX番号 | 098-930-3023 |
| 健診機関番号 | 4710412984 |
| 窓口となるメールアドレス | - |
| ホームページ | http://www.shonanhospital.com/ |
| 経営主体 | 社会医療法人敬愛会 |
| 開設者名 | 理事長 宮里 善次 |
| 管理者名 | 院長 仲地 健 |
| 第三者評価 | - |
| 認定取得年月日 | - |
| 契約取りまとめ機関名 | - |
| 所属組織名 | - |
スタッフ情報
| 医師 | 常勤‐名 / 非常勤‐名 |
|---|---|
| 看護師 | 常勤‐名 / 非常勤‐名 |
| 臨床検査技師 | 常勤‐名 / 非常勤‐名 |
| 上記以外の健診スタッフ | 常勤‐名 / 非常勤‐名 |
設備及び設備情報
| 受診者に対するプライバシーの保護 | 有 |
|---|---|
| 個人情報保護に関する規程類 | 有 |
| 受動喫煙対策 | 敷地内禁煙 |
| 血液検査 | 独自で実施 |
| 眼底検査 | 独自で実施 |
| 内部精度管理 | 実施 |
| 外部精度管理 | 実施 |
| 健診結果の保存や提出における標準的な電子的な様式の使用 | 現在導入準備中 |
運営に関する情報
| 実施日及び実施時間 | 特定時期 - / 通年 - |
|---|---|
| 特定健康診査の単価 | - |
| 特定健康診査の実施形態 | 施設型(要予約) |
| 巡回型特定健康診査の実施地域 | - |
| 救急時の応急処置体制 | 有 |
| 苦情に対する対応体制 | 有 |
その他
| 提出時点の前年度の特定健診の実施件数 | - |
|---|---|
| 実施可能な特定健康診査の件数 | 年間 2000人 / 1日あたり 10人 |
| 特定保健指導の実施 | - |
運動療法外来/運動療法施設S-fit
"Exercise is Medicine."
医師の指示に基づき、健康運動士が運動指導を行います。
ご利用いただける方
- ・コレステロール、血圧、血糖値が高い方
- ・主治医から運動をするよう指示を受けた方
- ・健診で運動を勧められた方
- ・維持期心臓リハビリを継続したい方
ご利用までの流れ
- ①医師によるメディカルチェックを行います
【担当医師】健康スポーツ医(循環器内科、運動療法外来)
【検査内容】問診、心電図、胸部レントゲン、血液検査、心臓超音波、運動負荷試験
※必要に応じて各種検査を行います。
※かかりつけ主治医から検査データをお持ちいただいた場合、検査を省くこともあります。 - ②体成分分析(Inbody)で体脂肪・骨格筋量を測定します
- ③医師の
運動指示書 をもとに運動メニューを作成します
安全に運動療法を行っていただくため、心機能等の検査結果によっては、追加検査や治療・心臓リハビリ等をお勧めする場合もございます。
改めてご了承ください。
利用時間
●利用可能| S-fit | 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|---|
| 午前 9:00~12:30 | / | ● | / | ● | ● | |
| 午後 13:30~17:00 | ● | / | ● | ● | / | |
利用料金
- 初回券・・・・・550円(税込)
- 3回券・・・・・2,200円(税込)※有効期限3か月
- 月会員・・・・・3,850円(税込)
お問い合わせ・お申込み
ご質問がある方、S-fitご利用希望の方は、当院主治医・職員へお気軽にお声かけください。
初めてご利用される方は、運動療法外来の受診が必要です。
運動療法外来 月・水曜日 午後(予約制)

